Tener sueño tras una larga jornada o por descansar mal la noche anterior, es algo normal y esperable. No obstante, hay personas que manifiestan sentir que “viven con sueño”. Incluso, reportan grandes facilidades para quedarse dormidos todo el tiempo. En este último ejemplo, hablamos de casos de narcolepsia, un trastorno del sueño que puede complejizar mucho la vida de aquellos que la padecen. En esta nota, definimos qué es la narcolepsia, cuáles son los dos subtipos (de acuerdo a la presencia o no de cataplejía) y cuáles son sus bases neurobiológicas.
Un estudio de caso sobre narcolepsia
En un estudio de Shen et al. (2022), se exponen cuatro situaciones donde la narcolepsia no fue diagnosticada. En este caso, se presenta la historia de una joven de 18 años que se quejaba de sentir mucho sueño, experimentar alucinaciones y tener síntomas depresivos.
Con esto, relata que hace 6 años, empezó a sentirse muy cansada durante el día sin razón aparente. Su sueño era tan fuerte que podía quedarse dormida incluso mientras caminaba. Como resultado, su desempeño académico se vio afectado, y comenzó a sentirse malentendida por sus padres. Perdió interés en casi todo, excepto la comida.
Los síntomas que la llevaron a ser mal diagnosticada

La joven comenzó a experimentar alucinaciones al quedarse dormida. Por ejemplo, veía a personas desconocidas cerca de ella y escenas aterradoras que nadie más veía.
Incluso, tenía alucinaciones de olores y escuchaba voces, como la de su madre, cuando nadie hablaba. A veces, sentía que su mente estaba hecha un desastre y que algunos de sus pensamientos no eran suyos.
Asimismo, durante estas alucinaciones, no podía moverse ni hablar. Esto le ocurría antes de quedarse dormida o cuando se despertaba, ya fuera de día o de noche. Como consecuencia, los episodios la ponía muy nerviosa y asustada, especialmente al estar sola. Con esto, sentía que su problema estaba fuera de control y no veía un futuro.
Después de 3 meses de síntomas, la diagnosticaron erróneamente con esquizofrenia en un hospital psiquiátrico local. Por lo que recibió tratamiento acorde a dicha patología, pero sus síntomas apenas mejoraron. Más tarde, en otro hospital, se confirmó el diagnóstico y se le dieron más medicamentos, pero su somnolencia empeoró y ganó peso. Sucesos que la llevaron a abandonar la escuela y no poder realizar las tareas habituales en casa.
¿De qué trata la narcolepsia?
La narcolepsia es un trastorno del sueño de inicio rápido en la fase de movimiento rápido de los ojos (rapid eye movement, REM, en inglés). Así, entre sus características se encuentran:
- Somnolencia diurna excesiva (SDE).
- Episodios frecuentes e incontrolables de sueño repentino.
- Fragmentación del sueño.
- Puede ir acompañada de cataplejía, parálisis del sueño y alucinaciones hipnagógicas. Estas últimas refieren a aquellas alucinaciones que se producen en el paso de la vigilia al sueño.
Si bien existe cierta relación entre las dificultades del sueño y los síntomas psicóticos, en la narcolepsia pueden presentarse alucinaciones y delirios que suelen ser confundidos con formas primarias de psicosis. Por tal motivo, la evaluación y exploración de los síntomas deberá considerar dichas características, pudiendo discernir entre los diferentes tipos de narcolepsias y realizando diagnóstico diferencial con cuadros psicóticos. Pero, ¿cuáles son estos subtipos?
Dos subtipos: Narcolepsia tipo 1 y narcolepsia tipo 2
Existen dos subtipos principales en este trastorno del sueño: la narcolepsia tipo 1 y la narcolepsia tipo 2. En primer lugar, la narcolepsia tipo 1, anteriormente conocida como narcolepsia con cataplejía, se produce cuando se pierden la mayoría de las neuronas que contienen orexina (también llamada hipocretina). Aunque su origen no se comprende completamente, se cree que es un proceso autoinmune, posiblemente desencadenado por una infección.

Por otro lado, la narcolepsia tipo 2, antes llamada narcolepsia sin cataplejía, tiene una causa menos clara. Al respecto, las hipótesis actuales incluyen una menor destrucción de las células de orexina, un funcionamiento deficiente de los receptores de orexina o un mecanismo desconocido.
De igual modo, algunos pacientes inicialmente diagnosticados con narcolepsia tipo 2 pueden desarrollar cataplejía con el tiempo, lo que indica una progresión de la enfermedad. Menos comúnmente, traumatismos y tumores pueden dar lugar a la narcolepsia (Slowik et al., 2023).
Bases neurobiológicas de la narcolepsia
Las bases neurobiológicas de la narcolepsia, en particular la narcolepsia con cataplejía (tipo 1), revelan aspectos interesantes sobre esta patología. Ahora, se conocen más las bases biológicas subyacentes a la narcolepsia de tipo 1, que aquellas presentes en la narcolepsia de tipo 2.
La pérdida del tono muscular
Por ejemplo, se cree que la pérdida de tono muscular en la cataplejía se debe a circuitos que generan la parálisis en el sueño REM. Al respecto, estudios de neuroimagen en pacientes con narcolepsia indican que las regiones del tronco cerebral activas durante el sueño REM también se activan durante la cataplejía.
De manera análoga, experimentos en ratones demostraron que activar ciertas células en el núcleo subdorsolateral tegmental indujo episodios similares a la cataplejía en ratones normales. Por otro lado, desactivar estas mismas células redujo significativamente la cataplejía en los roedores narcolépticos.
A modo de aclaración, estas células del núcleo subdorsolateral tegmental también generan parálisis en el sueño REM. Por lo tanto, del mismo modo, loos circuitos que regulan la parálisis en el sueño REM desempeñan un papel funcional en la parálisis muscular en la cataplejía del trastorno.
El vínculo entre emociones y cataplejía
Otra conexión importante se establece entre eventos emocionales y el inicio de la cataplejía. En concordancia, esto sugiere que los circuitos neurales que median el contexto emocional se ven alterados en la narcolepsia. En ese sentido, la amígdala, estructura cerebral involucrada en el procesamiento de emociones, podría formar parte de un circuito neural en la cataplejía.
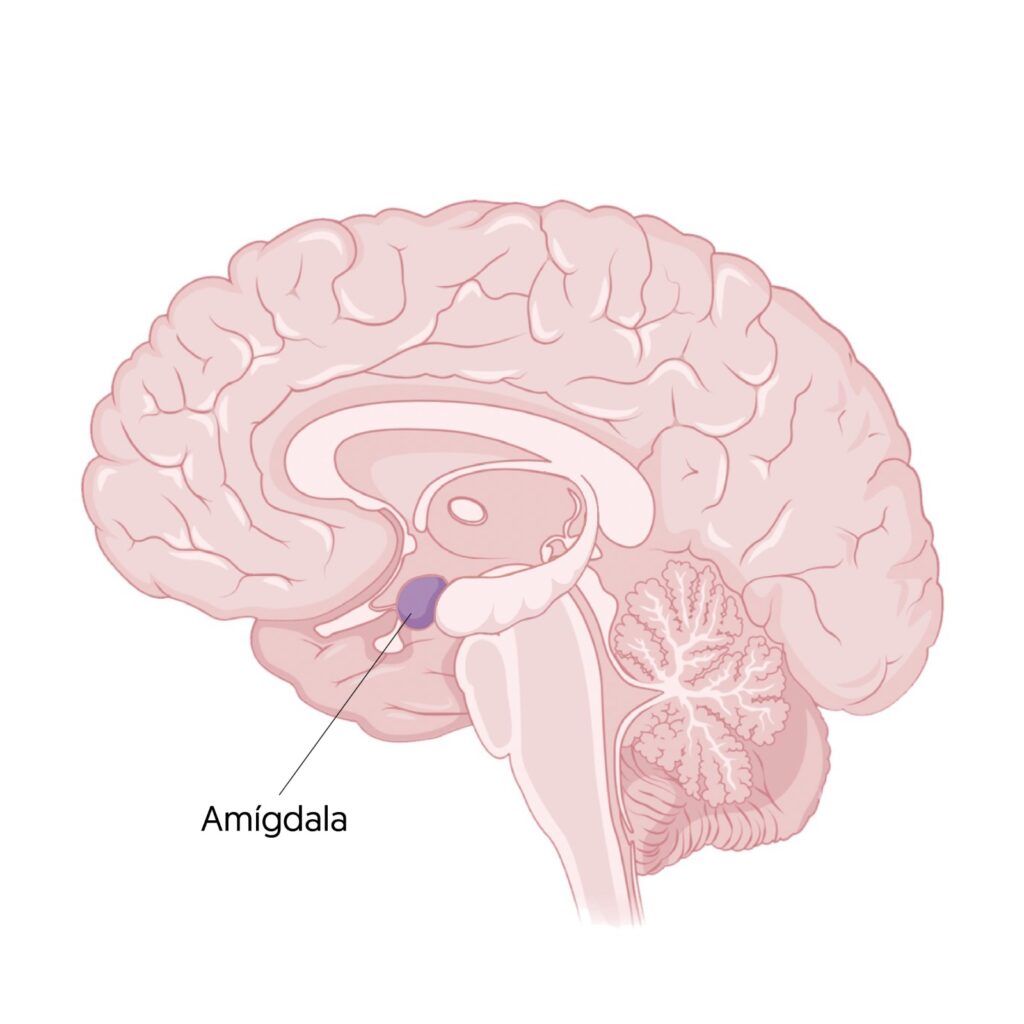
Por ejemplo, en perros narcolépticos, la cataplejía puede ser desencadenada por actividades como la comida, el juego o el apareamiento. En sintonía, la cataplejía en ratones narcolépticos se intensifica con estímulos estimulantes como la introducción de nuevos alimentos.
Pero, además de su función en el procesamiento emocional, la amígdala también está relacionada con la regulación del sueño REM, lo que sugiere su implicación en la cataplejía. Aspecto respaldado con estudios de imágenes cerebrales que muestran actividad en la amígdala durante la cataplejía.
Por último, las células en el núcleo central de la amígdala podrían actuar como un centro de relevo. De forma más específica, sería un relevo entre las estructuras corticales que interpretan estímulos emocionales y los circuitos del tronco cerebral responsables de la parálisis muscular durante la cataplejía (Szabo et al., 2019).
Conclusión
Dado que se trata de un trastorno del sueño muy complejo, se requieren de constantes investigaciones que actualicen los conocimientos que tienen al respecto. Particularmente, para poder desarrollar medicamentos y abordajes terapéuticos de apoyo, un tema que abordaremos en futuras notas.
Referencias bibliográficas
- Mahoney, C. E., Cogswell, A., Koralnik, I. J. y Scammell, T. E. (2019). The neurobiological basis of narcolepsy. Nature reviews. Neuroscience, 20(2), 83-93. https://doi.org/10.1038/s41583-018-0097-x
- Shen, Z., Shuai, Y., Mou, S., Shen, Y., Shen, X. y Yang, S. (2022). Case report: Cases of narcolepsy misdiagnosed as other psychiatric disorders. Frontiers in psychiatry, 13, 942839. https://doi.org/10.3389/fpsyt.2022.942839
- Slowik, J. M., Collen, J. F. y Yow, A. G. (2023). Narcolepsy. En StatPearls. StatPearls Publishing.
- Szabo, S. T., Thorpy, M. J., Mayer, G., Peever, J. H. y Kilduff, T. S. (2019). Neurobiological and immunogenetic aspects of narcolepsy: Implications for pharmacotherapy. Sleep Medicine Reviews, 43, 23-36. https://doi.org/10.1016/j.smrv.2018.09.006























