El síndrome de apnea obstructiva del sueño (AOS) es un trastorno respiratorio del sueño caracterizado por la presencia de repetidas obstrucciones de la vía respiratoria aérea como principal síntoma. Esta oclusión provoca microdespertares y desaturación del oxígeno en la sangre, derivando en problemas cardiovasculares y neurodegenerativos. Así pues, la obstrucción se produce por la pérdida de tono muscular alrededor de la faringe y la lengua, y por el exceso de tejido blando circundante. Pero ¿Qué impacto neuropsicológico y tratamiento tiene la apnea del sueño? A continuación.
Indaguemos en la apnea del sueño
En primer lugar, hablamos de una afección muy común en la población adulta, con una prevalencia de aproximadamente un 17% en su forma moderada y un 9% en su forma grave (Peppard et al., 2013).
Suele asociarse con somnolencia diurna, dado que la fragmentación del sueño no permite un descanso profundo y reparador, relacionándose con un estado de ánimo alterado (de tendencia depresiva) y deterioro de las habilidades cognitivas.
Consecuencia de la apnea del sueño
En primer lugar, la apnea no tratada puede provocar graves consecuencias neuropsicológicas en las funciones ejecutivas.

Habilidades como la memoria, atención, planificación, iniciación, procesamiento perceptual y el tiempo de respuesta, parecen presentar un desgaste en las personas que la presentan.
Además, los ronquidos y la obesidad suelen ser factores de predisposición según la Academia Estadounidense de Medicina del Sueño (American Academy of Sleep Medicine, AASM, en inglés).
Finalmente, los síntomas se asocian principalmente a:
- Excesiva somnolencia diurna
- Asfixias repentinas durante el sueño
- Despertares recurrentes
- Sueño no reparador
- Dificultades de concentración
Apnea del sueño y tipo de tratamiento
El tratamiento más popular y efectivo, avalado por la comunidad de la salud, es la presión positiva continua de las vías respiratorias (Continuous Positive Airway Pressure, CPAP, en inglés).
Este consiste en una corriente de aire continua que abre la vía aérea y permite la regulación de la respiración. La respuesta al tratamiento parece ser un factor fundamental a la hora de paliar los efectos degenerativos sobre las funciones ejecutivas.
Efectos del tratamiento
La influencia del tratamiento en la cognición fue demostrado por Devita et al. (2018). En su estudio, un grupo con apnea y tratamiento CPAP (23 sujetos), un grupo de apnea sin tratamiento (10 sujetos) y un grupo control de personas sanos (30 sujetos), se sometieron a las pruebas cognitivas, de tiempo de reacción y detección de movimiento.
Resultados del estudio
Las pruebas se aplicaron al inicio y, posteriormente, en un lapso de tres y seis meses. Al grupo sin tratamiento le tomó más tiempo (6 meses) obtener mejores puntuaciones, en comparación con el grupo con tratamiento (3 meses) y el grupo control.
En conclusión, estos resultados refuerzan la aplicación del tratamiento CPAP a la hora de ralentizar los efectos negativos del trastorno.
La adherencia al tratamiento en la apnea del sueño

La problemática adaptación al aparato CPAP ha llevado a muchos investigadores y profesionales de la salud proponer el acoplamiento de una intervención cognitivo conductual.
Así, la intervención está basada en entrenamiento cognitivo, relajación muscular progresiva, visualización mental e higiene del sueño.
Talebi et al. (2018) propusieron evaluar la evolución de las personas con apnea cuando se combinaban ambas intervenciones.
La intervención cognitiva como estrategia
Tres grupos de 15 sujetos cada uno (solo CPAP, grupo combinado y grupo sano), se sometieron a diferentes pruebas neuropsicológicas antes y después del tratamiento de 12 sesiones.
Al finalizar el mismo, se evidenciaron mejoras significativas en ambos grupos, pero principalmente en el grupo que combinó CPAP y técnicas cognitivo-conductuales. Estos resultados refuerzan la hipótesis de que un tratamiento efectivo es capaz de frenar los efectos negativos del trastorno.
El tratamiento de los síntomas marca la diferencia
Diversas investigaciones han encontrado diferencias en el rendimiento intelectual entre individuos tratados y no tratados. Se encontraron mayores índices de somnolencia diurna y peores resultados en evaluaciones del lóbulo frontal en aquellos no tratados (Ladera et al., 2018).
Por otro lado, Giora y sus colaboradores (2017) encontraron que al aplicar una tarea de búsqueda visual y reacción en un grupo de personas con síntomas de apnea del sueño no tratada y otro grupo sano, el grupo clínico presentaba un tiempo de reacción más lento.
Estos resultados sugieren un posible déficit a nivel de estrategia (búsqueda) y motor (reacción), además de una sensibilidad inusual a la interferencia sensorial (ruido).
Apnea del sueño y atención
Varios estudios demuestran una alteración global de las redes de atención y recuperación, necesarias para la ejecución de tareas. Del mismo modo, dichos errores de procesamiento y ejecución pueden descomponerse en confusiones propias del síndrome disejecutivo.

Por tanto, Sarhane y Daurat (2017), realizaron un estudio piloto, donde se expuso a un grupo de 22 personas con apnea y un grupo de 22 sujetos sanos (control) a un procedimiento experimental en diferentes fases:
- Se les mostraba una película y luego se les presentaba un conjunto de fotografías, entre las cuales algunas correspondían a la película y otras no.
- Al día siguiente, se les mostraban nuevamente las fotografías y se solicitaba distinguir aquellas que pertenecían a la película y las que no.
En conclusión, se encontró una mayor cantidad de errores entre quienes conviven con apnea.
Los errores conceptuales se correlacionaron significativamente con la desaturación de oxígeno en la sangre.
Apnea del sueño y memoria
Se podría entender que los síntomas de la apnea del sueño también afectan de manera significativa la capacidad de retención.
Así, Mu y colaboradores (2017) encontraron peores puntuaciones en tareas de recuperación y memoria, comparando pacientes con apnea grave y pacientes moderados. Además, al hacer la comparación con sujetos sanos, se encontraron peores rendimientos a nivel general de memoria.
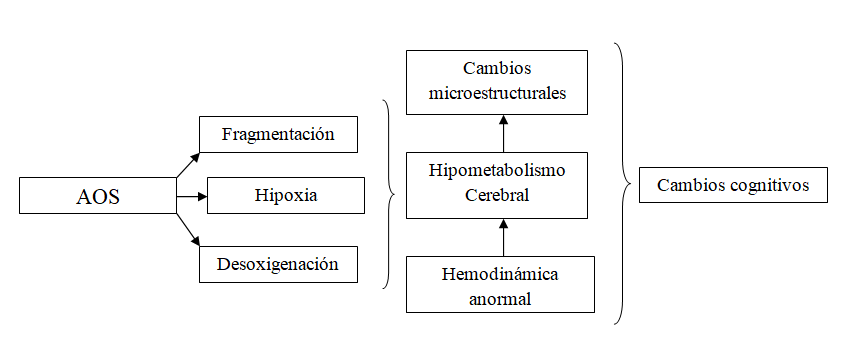
El cerebro afectado por la apnea del sueño
Además de obtener un peor rendimiento en pruebas neuropsicológicas y un mayor grado de somnolencia diurna, los pacientes con síntomas de apnea del sueño presentaban una actividad alterada de las conexiones asociadas con la memoria de trabajo.
Canessa et al. (2018), utilizando resonancia magnética, encontraron que las zonas involucradas tienen como eje el lóbulo frontal. Los pacientes mostraron peor conectividad en las redes:
- Frontolateral
- Frontoparietal
- Frontomedial
Conclusión
Como indican las investigaciones detalladas, la apnea tiene un impacto cognitivo si no es tratada. En consecuencia, detectarla a tiempo es el primer paso para lograr una intervención efectiva.
Los ronquidos, la somnolencia diurna y los despertares recurrentes, son signos de que se debe consultar un especialista. Y es que, si el cerebro necesita sangre para funcionar correctamente, es necesario brindarle una buena oxigenación para evitar su deterioro.
Referencias bibliográficas
- Canessa, N., Castronovo, V., Cappa, S. F., Marelli, S., Iadanza, A., Falini, A. y Ferini-Strambi, L. (2018). Sleep apnea: Altered brain connectivity underlying a working-memory challenge. NeuroImage: Clinical, 19, 56-65. https://doi.org/10.1016/j.nicl.2018.03.036
- Devita, M., Zangrossi, A., Marvisi, M., Merlo, P., Rusconi, M. L. y Mondini, S. (2018). Global cognitive profile and different components of reaction times in obstructive sleep apnea syndrome: Effects of continuous positive airway pressure over time. International Journal of Psychophysiology, 123, 121-126. https://doi.org/10.1016/j.ijpsycho.2017.10.003
- Epstein, L. J., Kristo, D., Strollo, P. J., Friedman, N., Malhotra, A., Patil, S. P., Ramar, K., Rogers, R., Schwab, R. J., Weaver, E. M. y Weinstein, M. D. (2009). Clinical guideline for the evaluation, management and long-term care of obstructive sleep apnea in adults. Journal of Clinical Sleep Medicine: JCSM: Official Publication of the American Academy of Sleep Medicine, 5(3), 263-276. https://pubmed.ncbi.nlm.nih.gov/19960649/
- Giora, E., Galbiati, A., Marelli, S., Zucconi, M. y Ferini-Strambi, L. (2017). Evidence of perceptive impairment in OSA patients investigated by means of a visual search task. Cortex, 95, 136-142. https://doi.org/10.1016/j.cortex.2017.08.004
- Ladera, V., Sargento, P., Perea, V., Faria, M. y Garcia, R. (2018). Sensitivity and specificity of Frontal Assessment Battery in newly diagnosed and untreated obstructive sleep apnea patients. Sleep Medicine, 42, 1-6. https://doi.org/10.1016/j.sleep.2017.11.1122
- Mu, L., Peng, L., Zhang, Z., Jie, J., Jia, S. y Yuan, H. (2017). Memory and Executive Screening for the Detection of Cognitive Impairment in Obstructive Sleep Apnea. The American Journal of the Medical Sciences, 354(4), 399-407. https://doi.org/10.1016/j.amjms.2017.04.020
- Peppard, P. E., Young, T., Barnet, J. H., Palta, M., Hagen, E. W. y Hla, K. M. (2013). Increased Prevalence of Sleep-Disordered Breathing in Adults. American Journal of Epidemiology, 177(9), 1006-1014. https://doi.org/10.1093/aje/kws342atención
- Sarhane, M. y Daurat, A. (2017). Obstructive sleep apnoea syndrome increases source-confusion errors: A pilot study. Journal of Neuropsychology, 11(3), 436-449. https://doi.org/10.1111/jnp.12101























