La aparición de una enfermedad en un niño puede generar un conflicto para su entorno familiar. Sobre todo, cuando la enfermedad es suficientemente severa para exigir la hospitalización del menor. El impacto de encontrarse en un entorno nuevo y distinto al suyo implica que debe integrarse a un nuevo sistema, uno ajeno al habitual. Esto constituye una fuente de tensiones y conflictos, tanto para el niño como para sus padres o cuidadores. La hospitalización está directamente vinculada con la deprivación familiar, afectiva, cultural, social y escolar, lo que posiciona a esta experiencia como altamente estresante. Así pues, nos proponemos conocer algunas de las implicaciones de la hospitalización infantil y del niño que está hospitalizado.
Impacto psicológico en los niños que han sido hospitalizados
El 58,3% de los niños que han sido hospitalizados y sus familias presentan factores de riesgo psicosocial a nivel clínico.
Es decir, pueden ser más propensos a experimentar angustia, ansiedad, respuestas de afrontamiento inadaptadas y desequilibrios en los factores de resiliencia de los que disponen (Rocque et al., 2019).
Es por esto, que los niños en condición de hospitalización corren el riesgo de sufrir un desarrollo emocional, social y conductual deficiente.
En consecuencia, se genera una preocupación adicional en los padres. Una preocupación que se extiende más allá de la condición de salud física exclusivamente.
¿Qué pasa en la vida de los padres o cuidadores durante la estancia del niño en el hospital?
Las experiencias de los padres se ven afectadas no solo por el diagnóstico de su hijo, pues es la primera etapa de un proceso que puede incluir varias fases.
Tales fases pueden incluir el comienzo del tratamiento, remisión, fin del tratamiento médico, supervivencia, curación, recaída, fase terminal, muerte y ajuste de la familia después del fallecimiento (si ese es el caso) (Caprini y Motta, 2017).
La angustia tras el diagnóstico
Los hallazgos sugieren que después de un diagnóstico de enfermedades infantiles graves, los padres sufren mayores niveles de angustia. En consecuencia, corren un mayor riesgo de desarrollar síntomas de depresión, estrés postraumático, ansiedad y una morbilidad psiquiátrica persistente.
Además, pueden experimentar incertidumbre sobre el futuro y sentir inseguridad sobre su capacidad para hacer frente a la enfermedad.
Así mismo, la presencia de enfermedades crónicas en la infancia se asocia también con un aumento de la angustia marital y vulnerabilidad económica (Brown et al., 2010; Loveday et al., 2018; Woolf et al., 2016; Wilson y Chando, 2015).
Impacto en la vida cotidiana tras la hospitalización pediátrica

El estudio de Brown y colaboradores (2010), da cuenta de que los padres de niños hospitalizados sienten que su función de cuidador afecta en la esfera familiar, económica y personal.
Esto como consecuencia de que su estancia junto al niño durante el proceso de hospitalización se relaciona con un descuido al resto de la familia y dificultades en el ejercicio de actividades lucrativas.
Por consiguiente, se observa una alteración en las actividades y finanzas del hogar.
Respecto a este último factor, el 6% de las familias evaluadas en la investigación refirieron necesitar ayuda económica externa para solventar los gastos.
Las familias reportaron también la presencia de tensión/hostilidad, desacuerdos o disputas y desarmonía matrimonial, además de sentimientos de tristeza y sensaciones de depresión.
A pesar de estos resultados, la mayoría de los padres preferían cuidar de sus hijos personalmente. Únicamente un mínimo porcentaje preferirían recurrir a la ayuda de una institución de cuidado.
La necesidad de recibir apoyo a partir de la hospitalización infantil
La familia del niño confía en la institución de cuidado y está pendiente de los servicios de apoyo que el hospital puede brindar. Existen factores denominados por los padres como “esenciales” para ayudarlos a lidiar con esta avalancha de nuevas experiencias. Dentro de estos encontramos (Kosta et al., 2015):
- Espacio físico del hospital.
- Intervenciones de los profesionales.
- Intervenciones no farmacológicas enfocadas a reducir el dolor y malestar psicológico, emocional y social del niño.
Adicionalmente, los programas que incluyen a otros miembros del contexto familiar como, por ejemplo, los hermanos o parientes del niños que se encuentra hospitalizado resultan de gran ayuda para los padres.
Estudios muestran que los hermanos de niños con enfermedades crónicas corren un mayor riesgo de sufrir efectos psicológicos negativos, como pensamiento de índole depresivo, tristeza y ansiedad. Además de lidiar con la ausencia de sus cuidadores en su cotidianidad (Loveday et al., 2018).
La participación de los padres durante la hospitalización infantil
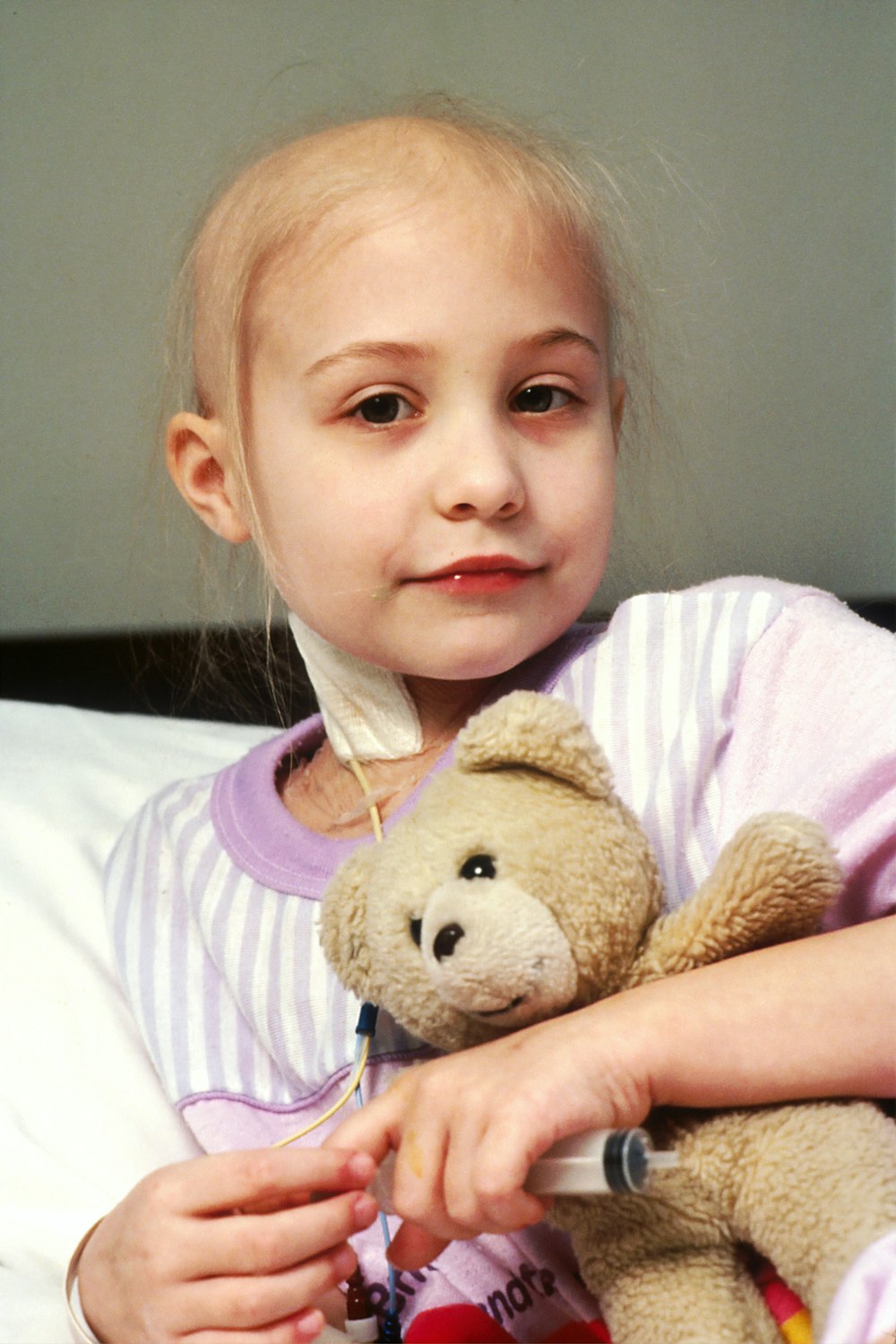
Nos queda claro que la participación de los padres durante el proceso de hospitalización infantil es beneficiosa para los niños, para sí mismos y para los centros de atención de la salud.
Sin embargo, es importante mencionar que esta participación depende de la existencia de rutinas eficaces que faciliten una comunicación adecuada entre todas las partes (Ullán et al., 2014).
Desafortunadamente, no todas las instancias de salud cuentan con espacios de apoyo psicosocial para las familias del menor.
Como resultado, es menos probable que los padres de un niño con historia de una enfermedad crónica recomienden el hospital en comparación con los padres cuyos hijos no tienen historia de tales enfermedades y no requieren de un apoyo institucional (Ehwerhemuepha et al., 2018).
Espacios y programas de salud mental para apoyar a la hospitalización infantil
La importancia de espacios y protocolos bien establecidos de intervención ante problemáticas psicosociales vinculadas al trayecto de la enfermedad del paciente pediátrico es innegable.
Se ha demostrado que las variables familiares protegen contra la inadaptación en casos de enfermedades crónicas y en entornos adversos.
Los padres que apoyan, se involucran y tienen actitudes positivas aumentan un resultado resistente al estrés en sus hijos. Otros factores como la cohesión familiar, estabilidad económica y redes de apoyo también juegan un rol importante en este proceso para lograr una mejor aceptación y convivencia con la enfermedad (Fee y Hinton, 2011).
Conclusión
La hospitalización del niño es vivida como una experiencia estresante tanto para este como para sus padres o cuidadores.
Dentro de las principales consecuencias, encontramos la presencia de una mayor angustia psicológica, mayor riesgo de desarrollar síntomas de depresión, estrés postraumático y ansiedad.
Además, la presencia de enfermedades crónicas en la infancia se asocia con aumento de la angustia marital y vulnerabilidad económica.
Es esencial que las instituciones de salud brinden espacios de apoyo psicosocial que promuevan el bienestar de los niños y sus familias.
Finalmente, resaltamos la necesidad de crear programas que ayuden a reducir la vulnerabilidad asociada a la hospitalización pediátrica y promuevan el cuidado de la salud mental del paciente y sus cuidadores.
Referencias bibliográficas
- Caprini, F. R. y Motta, A. B. (2017). Childhood cancer: Diagnosis impact analysis. Psicologia: Teoria e Prática, 19(2), 177-189. http://search.ebscohost.com/login.aspx?direct=true&db=psyh&AN=2018-11349-008&site=ehost-live
- Ehwerhemuepha, L., Schultz, S. y Feaster, W. (2018). Clinical and Psychosocial Factors Associated With Patient Experience in Pediatrics. Clinical Pediatrics, 57(8), 937-944. https://doi.org/10.1177/0009922817737078
- Fee, R. J. y Hinton, V. J. (2011). Resilience in children diagnosed with a chronic neuromuscular disorder. Journal of Developmental and Behavioral Pediatrics, 32(9), 644-650. https://doi.org/10.1097/DBP.0b013e318235d614
- García, R. y De La Barra, F. (2005). Hospitalización de niños y adolescentes. Revista Médica Clínica Condes, 16(4), 236-41. https://www.clinicalascondes.cl/Dev_CLC/media/Imagenes/PDF%20revista%20médica/2005/4%20oct/HospitalizacionDeNinosYAdolescentes-5.pdf
- Kosta, L., Harms, L., Franich-Ray, C., Anderson, V., Northam, E., Cochrane, A., Menahem, S. y Jordan, B. (2015). Parental experiences of their infant’s hospitalization for cardiac surgery: Parental experiences of their infant’s hospitalization. Child: Care, Health and Development, 41(6), 1057-1065. https://doi.org/10.1111/cch.12230
- Lizasoáin, O. y Ochoa, B. (2003). Repercusiones de la hospitalización pediátrica en el niño enfermo. Cuadernos de Ciencias Médicas, 5, 75-85. https://www.eusko-ikaskuntza.eus/es/publicaciones/repercusiones-de-la-hospitalizacion-pediatrica-en-el-nino-enfermo/art-9324/
- Loveday, M., Sunkari, B., Master, I., Daftary, A., Mehlomakulu, V., Hlangu, S. y Marais, B. J. (2018). Household context and psychosocial impact of childhood multidrug-resistant tuberculosis in KwaZulu-Natal, South Africa. International Journal of Tuberculosis and Lung Disease, 22(1), 40-46. Scopus. https://doi.org/10.5588/ijtld.17.0371
- Polaino-Lorente, A. y Lizasoáin Rumeu, O. (1990). Programas para la preparación de la hospitalización infantil. En J. Buceta y A. Bueno, Modificación de la conducta y salud (p. 129-150). Eudema Universidad.
- Rocque, B. G., Cutillo, A., Zimmerman, K., Arynchyna, A., Davies, S., Landier, W. y Madan-Swain, A. (2019). Distress and psychosocial risk in families with newly diagnosed pediatric brain tumors. Journal of Neurosurgery: Pediatrics, 23(1), 40-47. https://doi.org/10.3171/2018.7.PEDS18297
- Ullán, A. M., Belver, M. H., Fernández, E., Lorente, F., Badía, M. y Fernández, B. (2014). The Effect of a Program to Promote Play to Reduce Children’s Post-Surgical Pain: With Plush Toys, It Hurts Less. Pain Management Nursing, 15(1), 273-282. https://doi.org/10.1016/j.pmn.2012.10.004
- Woolf, C., Muscara, F., Anderson, V. A. y McCarthy, M. C. (2016). Early traumatic stress responses in parents following a serious illness in their child: A systematic review. Journal of Clinical Psychology in Medical Settings, 23(1), 53-66. https://doi.org/10.1007/s10880-015-9430-y























