Gracias a los hallazgos científicos se ha encontrado que una situación traumatizante puede generar importantes consecuencias en la persona que lo sufre. Como resultado, se produce un trastorno denominado estrés postraumático. Este tipo de situaciones puede provocar un gran impacto en la calidad de vida, llegando incluso a impedir el desarrollo regular de diferentes actividades debido a las implicaciones que tiene a nivel cognitivo, social y emocional. En esta nota hablaremos sobre qué es, cómo se diagnostica, cuáles son las afectaciones neuropsicológicas y qué cambios puede producir en el cerebro el estrés postraumático.
Definamos el trastorno de estrés postraumático
El trastorno de estrés postraumático (TEPT) se relaciona con un evento que involucra la presencia de una amenaza a la propia vida o a la de otra persona. También, se puede desarrollar ante una situación de violación de la integridad física o moral tanto propia como de terceros. Entre las principales causas se puede incluir el asalto y el abuso sexual o físico.
Un trastorno multifactorial
Hay algunos factores que predisponen a la persona para que sufra un TEPT. Entre ellos, se pueden incluir factores ambientales, vulnerabilidad genética y nivel sociocultural. Y es que, la unión de tales elementos, en combinación con un evento traumático, puede dar paso a dicho trastorno. Además, puede aumentar su gravedad y las posibles estrategias de manejo.

Por otro lado, se ha encontrado que este cuadro puede implicar cambios que se relacionan con la respuesta del cuerpo ante el estrés. Un ejemplo de esto es la inmovilidad tónica, respuesta involuntaria que se produce ante una amenaza extrema.
Lo anterior se debe a la modificación en el sistema de regulación emocional del cerebro, asociada especialmente a la sensibilidad extrema al peligro y al aumento de la autoprotección con el fin de lograr la supervivencia.
Epidemiología y prevalencia
Dentro de la epidemiología se encuentra que, en la actualidad, alrededor del 3,5% de la población general sufre de un TEPT. Sin embargo, dicho porcentaje suele aumentar en poblaciones que presentan una mayor exposición a algún tipo de evento traumático, como por ejemplo, los soldados en la guerra.
Su prevalencia es más común en hombres que en mujeres. Y, en estas últimas, suele relacionarse a situaciones de abuso sexual o durante la infancia. En cuanto a esto, dada la importante prevalencia que tiene este cuadro, es considerado un problema de salud pública. Además, los altos costos para su manejo, hace necesaria la creación de marcadores somáticos para un correcto y oportuno diagnóstico, lo que llevará a la elaboración de adecuados y precisos procesos de rehabilitación.
¿Cómo se diagnostica?
Según la Asociación Americana de Psicología (American Psychiatric Association, APA) los criterios para el diagnóstico de un trastorno de estrés postraumático son:
- Exposición a lesión grave, ya sea real o amenaza. Se debe tener en cuenta que puede ser una experiencia directa contra la persona o en la que haya participado como observador directo. Asimismo, se deben incluir sucesos significativos que le hayan ocurrido a un familiar cercano, sin necesidad de presenciarlo. Por último, la exposición constante y extrema de sucesos traumáticos. Todo ellos pueden llevar a que se diagnostico trastorno de estrés postraumático.
- Presencia de uno o más síntomas de intrusiónasociados directamente al suceso traumático. Entre ellos se debe incluir:
- Recuerdo angustiosos recurrentes, intrusivo e involuntarios.
- Sueños angustiosos y frecuentes en el que el contenido se relacione con el hecho traumático.
- Reacciones disociativas en las que la persona actúa como si repitiera el suceso.
- Malestar psicológico prolongado o intenso al exponerse a factores que simbolizan o se parecen al hecho.
- Reacciones fisiológicas intensas al exponerse a factores que lo simbolizan.
- Evitación persistente de estímulos asociados al hecho. Pueden ser internos (pensamientos, recuerdos, etc.) o externos (personas, lugares, etc.).
- Alteraciones negativas tanto de la cognición como del estado de ánimo.
- Alteración en la alerta y reactividad asociada al hecho traumático. Podemos incluir: comportamiento irritable o imprudente, hipervigilancia, problemas atencionales, sobresaltos y problemas de sueño.
- Estos síntomas deben durar más de 1 mes.
- Debe afectar significativamente las áreas importantes de funcionamiento.
- Finalmente, para un diagnóstico del estrés postraumático no se pueden atribuir los síntomas al consumo de sustancias.
El estrés postraumático en el cerebro
Investigaciones, por medio de neuroimagen, han encontrado que las personas con trastorno de estrés postraumático presentan modificaciones en algunas estructuras del cerebro. La primera que nombraremos es el hipocampo. Como sabemos, esta estructura ayuda a la consolidación de nuevos recuerdos. En el presente caso, el estrés postraumático genera una reducción en dicha estructura. Además, entre más severo es el trastorno, mayor es la reducción.
De igual manera, la amígdala también se encuentra implicada y sufre una disminución en su tamaño. Asimismo, hay presencia de hiperactividad, lo que puede implicar problemas en su funcionalidad.
Por otro lado, el eje hipotálamo-hipofisiario-adrenal también queda afectado debido al aumento en la funcionalidad. Como consecuencia, se pueden presentar dificultades como una presencia de hipervigilancia y problemas en la atención focalizada, en la autorregulación emocional, empatía y autoconciencia.
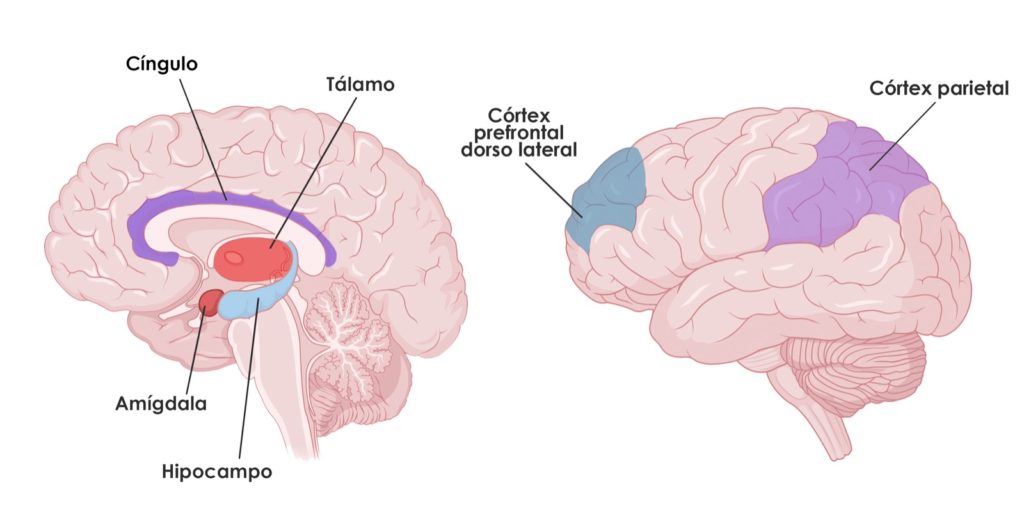
En cuanto a la corteza del cerebro, se ha observado que en el trastorno de estrés postraumático hay una disminución de la sustancia gris en la región prefrontal dorsolateral, el lóbulo parietal y el córtex cingulado. Como en las estructuras subcorticales, en este caso, la disminución puede aumentar dependiendo de la gravedad del cuadro.
Implicaciones neuropsicológicas
Existen diferentes perspectivas desde las que se pueden identificar las dificultades neuropsicológicas que presentan las personas con trastorno de estrés postraumático. Seijas (2012), encontró que hay una hiperactivación en las zonas responsables del procesamiento de las emociones (áreas sensoriales primarias y amígdala). Por otro lado, informaron también de una hipoactivación en las áreas cerebrales implicadas en funciones cognitivas más complejas (córtex prefrontal).
Estos hallazgos reportaron que una de las funciones más afectadas es la memoria. Indicando la presencia de problemas, especialmente, en la recuperación de episodios relacionados con el trauma vivido. Esto es, se puede recordar información, pero suele variar el contenido. Por lo tanto, puede ser inexacto, con recuerdos vívidos y desorganizados.
Por otro lado, a nivel neuropsicológico también se han visto implicaciones negativas en la atención de las personas con trastorno por estrés postraumático. Específicamente, se observan problemas en la atención sostenida focalizada y alternante. Esto pasa, sobre todo, cuando el contenido de la información utilizada es de tipo emocional.
Asimismo, la memoria de trabajo también se encuentra implicada, por lo que la manipulación mental de la información se ve afectada. Incluyéndose el desarrollo de actividades diarias como, por ejemplo, un correcto manejo del dinero y produciendo dificultades en el individuo y su contexto.
¿Qué tipo de problemas presentan en el sueño?
Una de las grandes quejas que manifiestan las personas que sufren de estrés postraumático es la presencia de problemas mientras duermen. Esto puede generar un mantenimiento o aumento del grado de los síntomas relacionados con el TEPT. Asimismo, puede afectar notablemente a la calidad de vida, ya que las dificultades al dormir afectan el desempeño de las actividades diarias.
Cuando dormir es un problema

Entre los principales hallazgos se encontró que hay alteraciones en la fase del sueño REM, teniendo como consecuencia:
- Mayor latencia de entrada en esta fase.
- Menor sueño total y fragmentación del mismo.
- Presencia de más movimientos oculares.
- Ausencia de catatonia y aumento del tono muscular.
Por otro lado, el uso técnicas encefalográficas ha encontrado un incremento de la actividad cortical durante el sueño. Lo que genera un aumento de la tasa cardíaca, pesadillas, alteraciones en la respiración y terrores nocturnos.
Estos últimos se relacionan, especialmente, con los hechos traumáticos que llevaron a la persona a desarrollar el estrés postraumático. Tales dificultades en el sueño se pueden relacionar con los problemas que se presentan en la atención y la memoria.
Lo mencionado, se debe al rol fundamental que tiene el sueño en la consolidación de memoria en nuestro cerebro. Y es que, un cerebro descansado atiende mucho mejor, por lo que la falta del mismo, puede afectar los procesos atencionales. Por cierto, si te interesa profundizar en técnicas de evaluación, diagnóstico y abordaje del sueño, te recomendamos nuestro curso en trastornos del sueño.
Conclusión
Para terminar, es importante entender que el diagnóstico de estrés postraumático genera importantes dificultades en la vida diaria de quien lo padece. El hecho de sufrir un trauma tan grave hace que la persona sienta inseguridad y pierda la confianza para hacer cualquier actividad. Sumado a esto, se encuentran las afectaciones neuropsicológicas del estres postraumático, que hace todavía más difícil el seguir con las actividades cotidianas.
Por tanto, es importante hacer un buen diagnóstico, teniendo en cuenta los diferentes tipos de síntomas. Todo ello con el fin de reconocer y aplicar un correcto tratamiento para el manejo del trastorno, procurando mejorar la calidad de vida de la persona y su familia.
Referencias bibliográficas
- American Psychiatric Association. (2013). Diagnostic and statistical manual of mental disorders (5th ed.). https://doi.org/10.1176/appi.books.9780890425596
- Campos, M. R. (2016). Trastorno de estrés postraumático. Revista Auspiciada por el Hospital Dr. Rafael Ángel Calderón Guardia, 83(619), 233-240. http://www.revistamedicacr.com/index.php/rmcr/article/view/124
- Seijas Gómez, R. (2012). Aspectos Neurobiológicos y Neuropsicológicos del trastorno por estrés postraumático. Cuadernos de medicina psicosomática y psiquiatría de enlace, 104, 19-29.
- Seijas Gómez, R. (2013). Trastorno por estrés postraumático y cerebro. Revista de la Asociación Española de Neuropsiquiatría, 33(119), 511-523. https://doi.org/10.4321/S0211-57352013000300004























